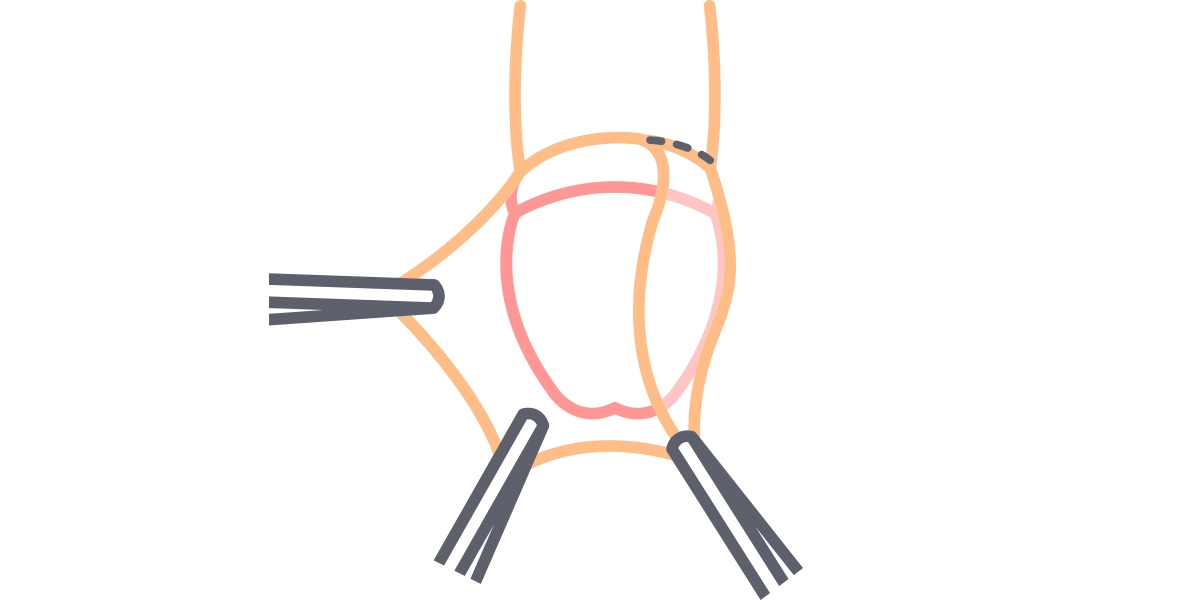
Stulejka to stan chorobowy, w którym światło ujścia napletka jest zbyt wąskie, by we wzwodzie lub nawet w spoczynku napletek mógł zostać odprowadzony z żołędzi prącia. Zwężenie może być różnej długości od kilku milimetrów do 2-3 centymetrów. Istnieje wiele przyczyn powstania stulejki. Najczęstszymi są: stany zapalne skóry napletka (m.in. tzw. zanikowe zapalenie skóry), mikrourazy doznane w wyniku siłowego odprowadzania napletka w dzieciństwie oraz stulejka wrodzona. Czasami stulejka jest spowodowana więcej niż jednym czynnikiem.
Niekiedy wydzielina produkowana przez gruczoły znajdujące się na żołędzi i złuszczający się naskórek (tzw. mastka) ulegają zakażeniu. Dochodzi wtedy do zapalenia skóry napletka i żołędzi z obecnością wysięku ropnego. Przed zabiegiem na stulejce należy wtedy wyleczyć stan zapalny, by uniknąć zwiększonego ryzyka powikłań pooperacyjnych.
Rodzaj proponowanego zabiegu zależy od zaawansowania stulejki, przyczyn jej powstania oraz oczekiwań pacjenta. W przypadku niewielkiego zaawansowania może ograniczyć się do rozcięcia skóry w miejscu zwężenia. Na drugim biegunie zakresu zabiegu jest całkowite obrzezanie polegające na wycięciu całego napletka. W przypadku zanikowego zapalenia skóry napletka konieczne jest wycięcie całej skóry objętej stanem zapalnym – w przeciwnym razie stulejka może nawrócić.
Gojenie rany po zabiegu mogą opóźnić takie czynniki jak: towarzyszące stany zapalne, cukrzyca, miażdżyca, palenie tytoniu, podeszły wiek.
Opis przebiegu proponowanej procedury medycznej
Zabieg wykonywany jest w znieczuleniu nasiękowym (miejscowym) z użyciem lidokainy lub/i prylokainy. Uczulenia na środki używane do znieczulenia muszą być koniecznie zgłoszone. Podczas częściowego obrzezania usuwany jest zwężony i/lub zmieniony zapalnie fragment skóry napletka. W przypadku niewielkiego stopnia zwężenia rozcina się w różny sposób wąski fragment napletka. Powłoki prącia odtwarza się poprzez założenie pojedynczych szwów wchłanianych.
Konsekwencje zabiegu
Po zabiegu zawsze występuje mniejszy lub większy, jednak zwykle do jego uśmierzenia wystarczają powszechnie dostępne leki przeciwbólowe.
Wygojenie rany po obrzezaniu zwykle następuje w ciągu 4 tygodni; do tego czasu powinno się powstrzymać od stosunków i/lub forsownego odciągania napletka. Szwy rozpuszczą się w trakcie gojenia i wypadną w ciągu 5 tygodni. Wcześniejsze usunięcie możliwe jest podczas wizyt kontrolnych.
Gojenie może być opóźnione w przypadku współistnienia wymienionych wyżej czynników i chorób (stan zapalny, cukrzyca, miażdżyca, palenie tytoniu).
W pierwszych dniach po zabiegu zwykle występuje niewielkie krwawienie z rany po zabiegu. Konieczne jest zmienianie opatrunku po jego zabrudzeniu i oddaniu moczu.
Po obrzezaniu zawsze występuje mniejszy lub większy obrzęk prącia. Z tego powodu prącie należy układać uniesione na podbrzuszu. Powinno być unieruchomione w tej pozycji z pomocą ciasnych slipek. Po kilku dniach, po ustąpieniu obrzęku można układać je w zwykłej pozycji, w bieliźnie noszonej na co dzień.
Zawsze w skórze prącia widoczne są podbiegnięcia krwawe i wylewy („siniaki”) w różnej liczbie i nasileniu. Wchłoną się one w trakcie gojenia.
Uszkodzenia gałązek nerwów skórnych, powodują czasowe lub stałe zaburzenia czucia okolicy blizny, co może się wiązać z odmiennym odczuwaniem wrażeń seksualnych.
Opis innych dostępnych metod leczenia
Tylko w przypadku, gdy niemożność odprowadzenia napletka spowodowana jest aktywnym stanem zapalnym, istnieje szansa na wyleczenie metodami nieoperacyjnymi. Zastosowanie we wczesnym etapie zakażenia odpowiednich leków (w maściach i niekiedy doustnie) może doprowadzić do wyleczenia.
W pozostałych przypadkach pozostaje leczenie chirurgiczne.
Opis typowych powikłań związanych z proponowanym zabiegiem
Zabieg nie przebiega identycznie u każdego pacjenta. Zależy to od jego budowy anatomicznej, stopnia zaawansowania i przyczyny choroby, stanu odżywienia, chorób współistniejących, przebytych wcześniej operacji w obrębie skóry prącia. Różne, trudne do przewidzenia trudności występujące podczas zabiegu mogą spowodować, że pomimo starań lekarzy może dojść do wystąpienia powikłań. Do niektórych z nich może dojść podczas zabiegu, do innych w różnym czasie od jego zakończenia.
Do powikłań tych należą:
- Krwawienie z naczyń krwionośnych znajdujących się operowanym miejscu. Zdarza się, że z tego powodu powstaje w miejscu operacji krwiak.
- Często po zabiegu dochodzi do obrzęku prącia. Jest to stan przejściowy, ustępuje po kilku, kilkunastu dniach i nie wymaga dodatkowego leczenia.
- Całkowite lub częściowe rozejście się rany, niekiedy wymagające ponownej interwencji chirurgicznej.
- Uszkodzenia gałązek nerwów skórnych, powodujące czasowe lub stałe zaburzenia czucia okolicy blizny.
- Zakażenie rany jest dość częste i związane prawie zawsze z toczącym się wcześniej w tym miejscu zakażeniem skóry i/lub cewki moczowej. Zwykle prowadzi do przedłużonego gojenia rany, a w odległym czasie do gorszego efektu kosmetycznego i/lub nawet nawrotu stulejki. Ropień w okolicy rany jest bardzo rzadki. Ropień może wymagać otwarcia i sączkowania na drodze zabiegowej oraz przedłużonego podawania antybiotyków.
- Zasłabnięcia i chwilowe utraty przytomności, które czasami mogą doprowadzić do upadku i doznania dodatkowych z tym związanych urazów. Po takich incydentach możliwy jest przedłużony pobyt w Klinice, podanie dodatkowych leków i kroplówek.
- Uczulenie na leki stosowane w okresie okołoozabiegowym – szczególnie leki stosowane podczas znieczulenia, antybiotyki, środki przeciwbólowe lub środki dezynfekcyjne i materiały opatrunkowe.
- Uszkodzenia lub oparzenia skóry przez środki dezynfekujące, materiały opatrunkowe lub prąd elektryczny stosowane podczas zabiegu.
- Zakażenie wirusem zapalenia wątroby typu B i C (tzw. żółtaczki zakaźnej) lub wirusem HIV. Ryzyko zakażenia powyższymi wirusami jest minimalne, ponieważ stosowany sprzęt w większości jest jednorazowy, wielorazowe narzędzia operacyjne są sterylizowane zgodnie ze standardami obowiązującymi w Unii Europejskiej.
Opis przebiegu pozabiegowego
Po zabiegu pacjent pozostaje w placówce przez 30 – 60 minut. Pacjent będzie wypisany do domu z zaleceniami dotyczącymi trybu życia, zmian opatrunków, niepokojących objawów i późniejszych kontroli.
Przeprowadzony zabieg wymaga niekiedy przyjmowania w pierwszych kilku dobach antybiotyków i leków przeciwbólowych.
Po zabiegu pacjent może odczuwać dolegliwości bólowe w miejscu rany. W przypadku silnego bólu, zwłaszcza połączonego ze znacznym obrzękiem prącia, jego zaczerwienieniem i podwyższoną ciepłotą prosimy skontaktować się z personelem placówki lub ze szpitalnym oddziałem ratunkowym.
Jak wspomniano wyżej, zwykle występuje niewielkie krwawienie z rany oraz sączenie niewielkich ilości surowiczej wydzieliny. Nie należy się tym niepokoić, jest to zwykły objaw. Jeżeli pacjent zauważa sączenie się z rany wydzieliny ropnej, konieczne jest skontaktowanie się z personelem placówki lub ze szpitalnym oddziałem ratunkowym.
Współżycie można rozpocząć po pełnym wygojeniu się rany.
Dalsza opieka po zabiegu sprawowana jest ambulatoryjnie. Częstotliwość wizyt ustalana jest indywidualnie.